慢性肾脏病不是一种独立的疾病,是指由各种原因造成慢性进行性肾实质损害,致使肾脏明显萎缩,不能维持基本功能,当肾功能接近于正常10%~15%时,临床出现以代谢产物潴留,水、电解质、酸碱平衡失调,全身各系统受累为主要表现的临床综合征,此时它又称尿毒症。
(1) 慢性肾脏病有哪些病因?
主要病因有原发性肾小球肾炎、慢性肾盂肾炎、高血压肾小动脉硬化、糖尿病肾病、继发性肾小球肾炎、肾小管间质病变、遗传性肾脏疾病以及长期服用解热镇痛剂及接触重金属等。分析病因时应注意以下几点:
①应力争明确慢性肾衰竭的病因,查清肾脏损害是以肾小球损害为主,还是以肾间质小管病变为主,抑或以肾血管病变突出,以便根据临床特点,有针对性地治疗。
②应查明促使慢性肾衰竭肾功能进行性恶化的可逆性因素,如感染、药物性肾损害、代谢性酸中毒、脱水、心力衰竭、血压降低过快、过低等。
③应注意寻找加剧慢性肾衰竭肾功能进行性恶化减退的某些因素,如高血压、高血脂、高凝状态、高蛋白质饮食摄入、大量蛋白尿等。
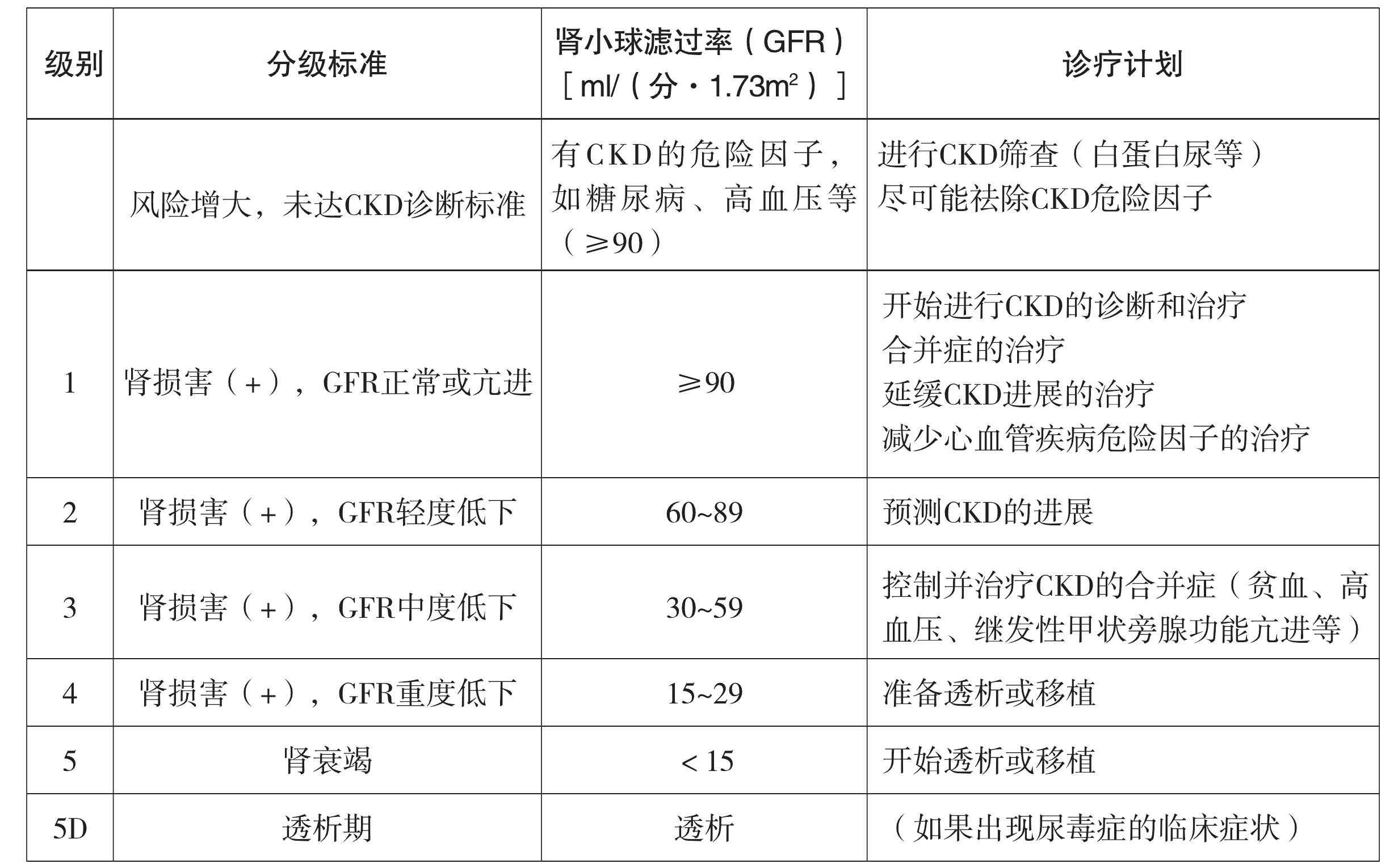
(2) 慢性肾脏病是如何分期的?
美国肾脏病基金会K/DOQI专家组对慢性肾脏病进行如下分期,目前已为临床广泛认可和使用。
KDIGO的CKD分级标准和诊疗计划
(3) 慢性肾脏病有哪些临床表现?
①消化系统:是最早、最常见症状,表现为厌食(食欲不振常较早出现),恶心、呕吐、腹胀,舌、口腔溃疡,口腔有氨臭味及上消化道出血等。
②血液系统:贫血、出血倾向,白细胞减少及趋化、吞噬和杀菌能力减弱,易发生感染,贫血程度与尿毒症(肾功能)程度相平行,促红细胞生成素(EPO)减少为贫血主要原因。
③心血管系统:是肾衰最常见的死因。表现为高血压,心功能衰竭,心包炎等。
④神经、肌肉系统:早期:疲乏、失眠、注意力不集中等。晚期:周围神经病变,感觉神经较运动神经显着。
⑤肾性骨病:是指尿毒症时骨骼改变的总称。低钙血症、高磷血症、活性维生素D缺乏等可诱发继发性甲状旁腺功能亢进;上述多种因素又导致肾性骨营养不良(即肾性骨病),包括纤维囊性骨炎(高周转性骨病)、骨软化症(低周转性骨病)、骨生成不良及混合性骨病。肾性骨病临床上可表现为:自发性骨折、骨酸痛、行走不便等。
⑥呼吸系统:表现为酸中毒时呼吸深而长、尿毒症性支气管炎、肺炎(蝴蝶翼)、胸膜炎等。
⑦皮肤症状:皮肤瘙痒、尿素霜沉积、尿毒症面容,透析不能改善。
⑧内分泌功能失调主要表现
a.肾脏本身内分泌功能紊乱:如1,25(OH)2维生素D3、红细胞生成素不足和肾内肾素—血管紧张素Ⅱ过多。
b.外周内分泌腺功能紊乱:大多数患者均有继发性甲旁亢(血PTH升高)、胰岛素受体障碍、胰高血糖素升高等。约25%患者有轻度甲状腺素水平降低。部分患者可有性腺功能减退,表现为性腺成熟障碍或萎缩、性欲低下、闭经、不育等。
(4)如何诊断慢性肾脏病?
①慢性肾脏病史超过3个月。所谓慢性肾脏病,是指各种原因引起的慢性肾脏结构和功能障碍,包括病理损伤,血液或尿液成分异常及影像学检查异常。
②不明原因的或单纯的肾小球滤过率下降(<60ml/min)超过3个月。
③在肾小球滤过率下降过程中出现与肾衰竭相关的各种代谢紊乱和临床症状。
(5)慢性肾脏病治疗原则有哪些?
对已有的肾脏疾患或可能引起肾损害的疾患(如糖尿病、高血压等)进行及时有效的治疗,防止慢性肾衰竭的发生,称为一级预防。
对轻、中度慢性肾衰竭及时进行治疗,延缓、停止或逆转慢性肾衰竭的进展,防止尿毒症的发生,称为二级预防。
①饮食治疗
a.给予优质低蛋白饮食0.6g/(kg·d)、富含维生素饮食,如鸡蛋、牛奶和瘦肉等优质蛋白质。病人必须摄入足量热卡,一般为30~35kcal/(kg·d),必要时主食可采用去植物蛋白的麦淀粉。
b.低蛋白饮食加必需氨基酸或α-酮酸治疗,应用α-酮酸治疗时注意复查血钙浓度,高钙血症时慎用。在无严重高血压及明显水肿、尿量>1000ml/d者,食盐2~4g/d。
②药物治疗
慢性肾脏病药物治疗的目的是:缓解慢性肾脏病症状,减轻或消除病人痛苦, 提高生活质量。延缓慢性肾脏病病程的进展,防止其进行性加重。防治并发症,提高生存率。慢性肾脏病药物治疗包括以下内容:
a.纠正酸中毒和水、电解质紊乱:适当限制钠摄入量,一般NaCl的摄入量应不超过6~8g/d,对严重缺钠的低钠血症者,应有步骤地逐渐纠正低钠状态,防治高钾血症发生。
b.高血压的治疗:透析前慢性肾功能衰竭患者的血压应<130/80mmHg,维持透析患者血压一般不超过140/90mmHg即可。
c.贫血的治疗和红细胞生成刺激剂的应用:当血红蛋白(Hb)<110g/L或红细胞压积(Hct)<33%时,应检查贫血原因。如有缺铁,应予补铁治疗,必要时可应用ESA治疗,包括人类重组红细胞生成素、达依泊丁等,直至Hb上升至110~120g/L。
d.低钙血症、高磷血症和肾性骨病的治疗:当肾小球滤过率<50ml/min后,即应适当限制磷摄入量(<800~1000mg/d)。当肾小球滤过率<30ml/min时,在限制磷摄入的同时,需应用磷结合剂口服,以碳酸钙、枸橼酸钙较好。对明显高磷血症(血清磷>7mg/dl)或血清Ca、P乘积>65(mg2/dl2)者,则应暂停应用钙剂,以防转移性钙化的加重。此时可考虑短期服用氢氧化铝制剂或司维拉姆,待Ca、P乘积<65(mg2/dl2)时,再服用钙剂。
e.防治感染:平时应注意防止感冒,预防各种病原体的感染。抗生素的选择和应用原则,与一般感染相同,唯剂量要调整,在疗效相近的情况下应选用肾毒性最小的药物。
f.高脂血症的治疗:透析前慢性肾脏病患者与一般高血脂者治疗原则相同,应积极治疗。但对维持透析患者,高脂血症的标准宜放宽,如血胆固醇水平保持在250~300mg/dl,血甘油三酯水平保持在150~200mg/dl为好。
g.口服吸附疗法和导泻疗法:口服吸附疗法(口服氧化淀粉或活性炭制剂)、导泻疗法(口服大黄制剂)、结肠透析等,均可利用胃肠道途径增加尿毒症毒素的排出。
上述疗法主要应用于透析前慢性肾功能衰竭患者,对减轻患者氮质血症起到一定辅助作用。
③慢性肾脏病V期的替代治疗
当慢性肾脏病患者肾小球滤过率6~10ml/min(血肌酐>707μmol/L)并有明显尿毒症临床表现,经治疗不能缓解时,则应让病人作好思想准备,进行透析治疗。糖尿病肾病可适当提前(GFR 10~15ml/min)安排透析。
a.透析治疗:可选择血液透析或腹膜透析。
血液透析:应预先给患者作动静脉内瘘(位置一般在前臂),内瘘成熟至少需要4周,最好等候8~12周再开始穿刺。血透治疗一般每周3次,每次4~6小时。在开始血液透析6周内,尿毒症症状逐渐好转。如能坚持合理的透析,大多数血透患者的生活质量显着改善,不少患者能存活15~20年以上。
腹膜透析:持续性不卧床腹膜透析疗法应用腹膜的滤过与透析作用,持续地对尿毒症毒素进行清除,设备简单,操作方便,安全有效。将医用硅胶管长期植入腹腔内,应用此管将透析液输入腹腔,每次500~1100ml/m2,白天在腹膜内留置4~6小时,夜间留置10~12小时,每天交换3~5次。持续性不卧床腹膜透析疗法对尿毒症的疗效与血液透析相似,但在残存肾功能与心血管的保护方面优于血透,且费用也相对较低。持续性不卧床腹膜透析疗法的装置和操作近年已有显着改进,腹膜炎等并发症已大为减少。持续性不卧床腹膜透析疗法尤其适用于小儿病人或作动静脉内瘘有困难者。
b.肾移植:患者通常应先作一个时期透析,待病情稳定并符合有关条件后,则可考虑进行肾移植术。成功的肾移植可恢复正常的肾功能(包括内分泌和代谢功能),使患者几乎完全康复。移植肾可由他人供肾,或由亲属供肾(由兄弟姐妹或父母供肾),亲属肾移植的效果更好。要在ABO血型配型和HLA配型合适的基础上,选择供肾者。肾移植需长期使用免疫抑制剂,以防治排斥反应,常用的药物为糖皮质激素、环孢素、硫唑嘌呤和(或)吗替麦考酚脂等。近年肾移植的疗效显着改善,移植肾的1年存活率约为85%,5年存活率约为60%。HLA配型佳者,移植肾的存活时间较长。